
Co jeść przy raku prostaty? Zalecenia dietetyka klinicznego na poszczególnych etapach leczenia
Przy raku prostaty dieta ma udokumentowany wpływ na progresję choroby, tolerancję leczenia i jakość życia – choć nie zastępuje terapii urologiczno-onkologicznej. Złotym standardem jest model śródziemnomorski bogaty w przetworzone pomidory, tłuste ryby morskie bogate w omega-3, warzywa kapustne, owoce jagodowe i pełnoziarniste produkty zbożowe. Należy ograniczyć czerwone i przetworzone mięso, tłuszcze nasycone, alkohol oraz żywność wysoko przetworzoną.
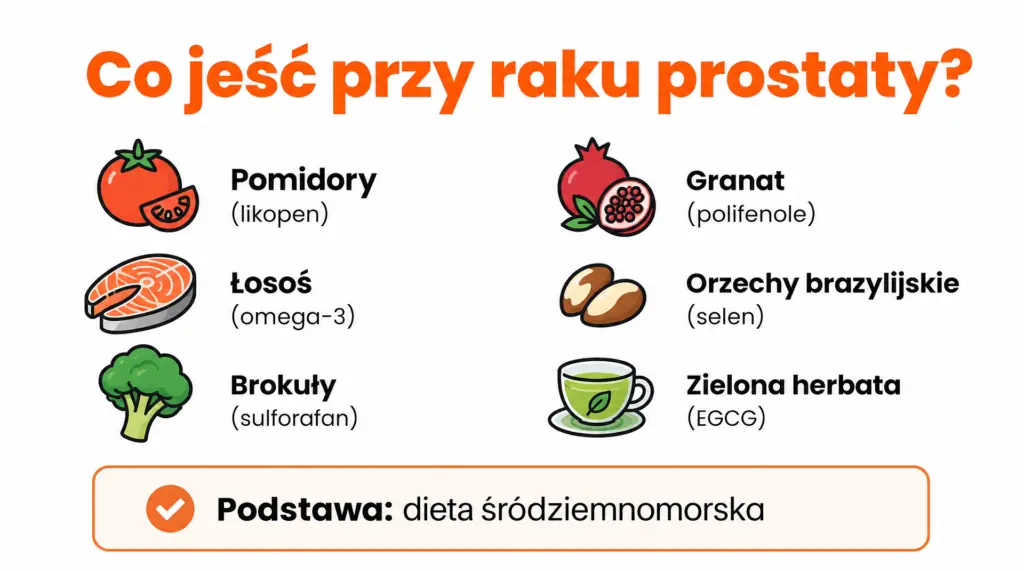
Najważniejsze wnioski – co jeść przy raku prostaty
- Dieta śródziemnomorska to najlepiej udokumentowany naukowo model żywienia wspierającego mężczyzn z rakiem prostaty.
- Karotenoidy z pomidorów z przetworzonych pomidorów i kwasy tłuszczowe z ryb morskich mają korzystne działanie potwierdzone w badaniach klinicznych.
- Warzywa kapustne (brokuły, jarmuż, brukselka) zawierają sulforafan – związek hamujący proliferację komórek złośliwych.
- Czerwone i przetworzone mięso, alkohol oraz pełnotłusty nabiał w nadmiarze to produkty do ograniczenia lub wyeliminowania.
- W trakcie terapii hormonalnej (ADT) kluczowe są: wyższe spożycie białka, suplementacja witaminy D i wapnia oraz trening oporowy.
- Dieta nie leczy raka prostaty – jest elementem terapii wspomagającej i wymaga nadzoru dietetyka oraz lekarza prowadzącego.
Spis treści
- Najważniejsze wnioski – co jeść przy raku prostaty
- Co mówią badania o wpływie żywienia
- Lista produktów zalecanych i unikanych
- Produkty do ograniczenia i wyeliminowania
- Dieta śródziemnomorska – złoty standard
- Żywienie na poszczególnych etapach leczenia
- Dieta a terapia hormonalna (ADT) – co warto wiedzieć
- Kacheksja i deficyt żywieniowy przy raku prostaty
- Suplementacja – co warto rozważyć?
- Mit czy fakt – popularne przekonania
- Przykładowy jadłospis – 1 dzień
- Aktywność fizyczna i styl życia
- Kiedy potrzebna jest konsultacja z onkodietetykiem?
- Komentarz dietetyka
- Podsumowanie
- Najczęściej zadawane pytania i odpowiedzi
- Bibliografia i źródła naukowe

Co mówią badania o wpływie żywienia
Tak – badania naukowe potwierdzają, że sposób odżywiania wpływa zarówno na ryzyko zachorowania na raka gruczołu krokowego, jak i na tempo jego progresji. Rak prostaty to najczęstszy nowotwór złośliwy u polskich mężczyzn – każdego roku rozpoznaje się go u ok. 17–18 tysięcy mężczyzn, głównie po 60. roku życia.
Mechanizmy, przez które sposób żywienia oddziałuje na biologię raka gruczołu krokowego, to przede wszystkim: przewlekły stan zapalny (więcej o tym w artykule o diecie przeciwzapalnej), stres oksydacyjny, gospodarka hormonalna (stężenie IGF-1 i androgenów), skład mikrobioty jelitowej oraz otyłość brzuszna. Ta ostatnia jest udokumentowanym niezależnym czynnikiem nasilającym progresję raka prostaty – warto ocenić swoją masę ciała za pomocą kalkulatora BMI.
Złotym standardem jest model śródziemnomorski. Ważna uwaga: jadłospisy alternatywne (Gerson, Breuss, głodówki, żywienie ketogeniczne bez nadzoru) nie mają udokumentowanej skuteczności i mogą prowadzić do groźnego niedożywienia nowotworowego.
Lista produktów zalecanych i unikanych
Poniżej lista grup produktów o udokumentowanym lub prawdopodobnym korzystnym wpływie na biologię tego schorzenia – z wyjaśnieniem mechanizmu działania i zalecaną częstotliwością spożycia.
Pomidory i ich przetwory – likopen jako główny sprzymierzeniec
Przetworzone pomidory – sos, koncentrat, passata, sok, zupa – są najlepszym źródłem likopenu. Ten antyoksydant z grupy karotenoidów, którego biodostępność wzrasta po obróbce termicznej i w obecności tłuszczu. Badania epidemiologiczne wskazują, że wyższe spożycie likopenu może zmniejszać szansę progresji nowotworu prostaty. Sos pomidorowy duszony na łyżce oliwy z oliwek to praktycznie doskonały wybór. Zalecenie: warto spożywać 2–3 razy w tygodniu.
Tłuste ryby morskie – kwasy EPA i DHA kontra stan zapalny
Łosoś, makrela, sardynki, śledź i halibut dostarczają kwasów EPA i DHA, które redukują przewlekły stan zapalny sprzyjający progresji gruczołu krokowego. Szczegółowy przegląd tego, jakie ryby warto jeść, a których unikać, znajdziesz w osobnym artykule. Kwasy EPA i DHA to część szerszej grupy zdrowych tłuszczów w diecie – warto je regularnie uwzględniać. Zalecenie: spożywać regularnie 2–3 porcje tygodniowo.
Warzywa kapustne – sulforafan i glukozynolany
Brokuły, kalafior, brukselka, jarmuż, kapusta, rukola i rzodkiewka zawierają glukozynolany, z których w procesie trawienia powstaje sulforafan – związek o udokumentowanym działaniu antyproliferacyjnym (hamującym namnażanie komórek złośliwych) i proapoptotycznym (indukującym ich programowaną śmierć). Najwyższe stężenie sulforafanu zawierają kiełki brokułów. Warzywa te najlepiej jeść surowe lub krótko gotowane na parze – wysoka temperatura niszczy enzym mirozynazę, niezbędny do produkcji sulforafanu.
Owoce jagodowe i granat – polifenole
Jagody, borówki, maliny, truskawki, wiśnie, granat i czarna porzeczka są bogate w antocyjany i polifenole o silnym działaniu antyoksydacyjnym. Badania przeprowadzone przez Pantucka i wsp. (UCLA) wykazały, że regularne picie soku z granatu może spowalniać wzrost stężenia PSA u części pacjentów leczonych z powodu raka prostaty. Sok z granatu nie zastępuje leczenia, ale 250 ml dziennie to rozsądny, dobrze udokumentowany dodatek do diety.
Zielona herbata – katechiny EGCG
Zielona herbata zawiera epigallokatechynę galusan (EGCG) – jeden z najlepiej przebadanych polifenoli o działaniu antyoksydacyjnym i hamującym proliferację komórek złośliwych. Warto też sięgać po inne zioła i herbaty korzystne dla zdrowia. Zalecenie: spożywać 2–3 filiżanki zielonej herbaty dziennie.
Pełnoziarniste produkty zbożowe i rośliny strączkowe
Produkty pełnoziarniste – kasza gryczana, jaglana, owies, ryż brązowy, makaron razowy i pieczywo żytnie dostarczają błonnika obniżającego stężenie IGF-1 i wspierającego mikrobiotę jelitową. Rośliny strączkowe – soczewica, ciecierzyca, fasola, groch – uzupełniają jadłospis o białko roślinne, fitoestrogeny lignanowe i cenne składniki odżywcze. Zalecenie: spożywać 2 lub więcej porcji strączkowych tygodniowo, produkty zbożowe przy każdym posiłku.
Orzechy, nasiona, pestki – selen i cynk dla prostaty
Orzechy brazylijskie (1–2 sztuki dziennie pokrywają dzienne zapotrzebowanie na selen), orzechy włoskie, migdały, pestki dyni (źródło cynku) i siemię lniane (lignany) to produkty szczególnie wartościowe dla zdrowia gruczołu krokowego. Artykuł o selenie i jodzie w żywieniu wyjaśnia, jak pokryć zapotrzebowanie na te minerały bez ryzyka nadmiaru. Oliwa z oliwek extra virgin (2–3 łyżki dziennie) to doskonałe źródło oleokantalu o działaniu przeciwzapalnym.
Produkty do ograniczenia i wyeliminowania
Poniżej produkty i grupy żywnościowe, których należy unikać lub istotnie ograniczyć. Szczególną uwagę zwróć na czerwone mięso – WHO sklasyfikowało przetworzone mięso jako karcynogen grupy 1, a czerwone mięso jako prawdopodobnie kancerogenne (grupa 2A). Więcej o tym piszemy w artykule czy czerwone mięso jest rakotwórcze.
Produkt | Status | Dlaczego |
Przetworzone mięso (parówki, salami, boczek, pasztety) | Unikaj | WHO – karcynogen grupy 1 (udowodnione działanie rakotwórcze) |
Czerwone mięso (wieprzowina, wołowina, baranina) | Ogranicz (<350 g/tydz.) | WHO – prawdopodobnie kancerogenne (grupa 2A), nasycone KT |
Pełnotłusty nabiał w nadmiarze (mleko pełne, śmietana, sery tłuste) | Ogranicz | Metaanaliza Aune 2015: >3 porcje/dzień wiązały się ze wzrostem ryzyka |
Alkohol (każdy rodzaj) | Unikaj lub eliminuj | Zwiększa szansę progresji, nasila skutki uboczne leczenia |
Żywność wysoko przetworzona (fast food, chipsy, gotowe dania) | Unikaj | Stan zapalny, otyłość, niedobory mikro-składników |
Cukier i słodycze przemysłowe | Ogranicz | Otyłość, insulinooporność – pośrednie czynniki ryzyka progresji |
Smażone i mocno przypalone potrawy | Ogranicz | Wielopierścieniowe węglowodory aromatyczne (WWA) i AGEs |
Suplementy witaminy E w wysokich dawkach | Unikaj bez konsultacji | Badanie SELECT (JAMA 2011): wzrost zagrożenia zachorowaniem na nowotwór prostaty |
Suplementy testosteronu, DHEA, androstendion | Bezwzględnie unikaj | Stymulują wzrost komórek złośliwych gruczołu krokowego |
Chcesz wiedzieć, które produkty mają działanie rakotwórcze? Sprawdź nasz przegląd żywności, na którą warto uważać.

Dieta śródziemnomorska – złoty standard
Dieta śródziemnomorska jest najlepiej udokumentowanym modelem żywienia w onkologii urologicznej. Badanie Kenfielda i wsp. (European Urology) wykazało, że mężczyźni z rakiem prostaty stosujący model żywienia zbliżony do śródziemnomorskiego mieli istotnie niższe współczynniki zgonu z powodu choroby nowotworowej. Badanie PREDIMED potwierdziło jej szeroki potencjał ochronny wobec chorób przewlekłych.
Szczegółowe zasady, piramidę żywienia i przykładowe jadłospisy znajdziesz w artykule o diecie śródziemnomorskiej. Tu podajemy proporcje talerza dopasowane do potrzeb mężczyzny z rakiem prostaty:
- 50% talerza: warzywa i owoce, w tym obowiązkowo kapustne i jagodowe
- 25% talerza: pełnoziarniste produkty zbożowe i rośliny strączkowe
- 25% talerza: białko – priorytet dla ryb morskich i strączkowych, chude mięso drobiowe max 2×/tydz., czerwone mięso sporadycznie
- Tłuszcz: oliwa z oliwek jako główne źródło (2–3 łyżki dziennie), orzechy, nasiona
Indywidualny plan żywienia dostosowany do etapu leczenia i współistniejących schorzeń (np. cukrzycy, nadciśnienia) możesz zamówić przez dietę online.
Żywienie na poszczególnych etapach leczenia
Zalecenia żywieniowe różnią się istotnie w zależności od etapu leczenia – inaczej wyglądają dla mężczyzny obserwowanego aktywnie, inaczej dla pacjenta po prostatektomii, a zupełnie inaczej dla kogoś w trakcie terapii hormonalnej.

Aktywna obserwacja (watchful waiting / active surveillance)
W tej fazie celem jest jak najdłuższe utrzymanie stabilności choroby. Podstawą jest ścisłe stosowanie modelu śródziemnomorskiego, regularna aktywność fizyczna i redukcja nadwagi brzusznej. Warto obliczyć swoje dzienne zapotrzebowanie kaloryczne i zadbać o utrzymanie prawidłowej masy ciała. Badania wskazują, że otyłość brzuszna przyspiesza progresję choroby.
Radioterapia (zewnętrzna lub brachyterapia)
W trakcie radioterapii żywienie powinno być lekkostrawne, bogata w białko i dobrze nawodniona. Ograniczeniu podlegają produkty drażniące pęcherz i jelita: kawa, alkohol, ostre przyprawy, duże ilości błonnika nierozpuszczalnego. Częstym skutkiem ubocznym jest biegunka popromienna i zapalenie pęcherza. Przy problemach jelitowych pomocne wskazówki znajdziesz w artykule o tym, co jeść przy wzdęciach i zaparciach.
Po prostatektomii (rekonwalescencja)
Bezpośrednio po operacji priorytetem jest dostateczne spożycie białka wspomagającego gojenie tkanek. Sposób odżywiania powinien być stopniowo rozszerzany od lekkostrawnego do pełnowartościowego. Kluczowe jest nawodnienie i unikanie zaparć (ryzyko powikłań). W miarę powrotu do zdrowia powracamy do pełnego modelu śródziemnomorskiego.
Terapia hormonalna ADT – kluczowe modyfikacje dietetyczne
Terapia hormonalna (androgen deprivation therapy) to etap, na którym odpowiednie żywienie ma szczególne znaczenie. ADT prowadzi do szeregu skutków ubocznych metabolicznych, które można istotnie złagodzić odpowiednim żywieniem i aktywnością fizyczną. Szczegółowy opis zmian i rekomendacji znajdziesz w sekcji poniżej.
Chemioterapia (docetaksel, kabazytaksel)
W trakcie chemioterapii jadłospis powinien być wysokoenergetyczny, wysokobiałkowa i lekkostrawna. Przy nudnościach – małe posiłki co 2–3 godziny, zimne potrawy (mniej zapachu), unikanie tłustych i ostrych dań. Przy zapaleniu błony śluzowej jamy ustnej – miękkie, chłodne potrawy, płynna lub papkowata konsystencja. Wskazana jest dieta wysokobiałkowa – ok. 1,5 g białka na kg masy ciała dziennie.
Remisja i obserwacja po leczeniu
Po zakończeniu aktywnego leczenia celem jest profilaktyka wtórna i zapobieganie nawrotowi choroby. Długofalowy model żywienia śródziemnomorskiego, utrzymanie prawidłowej masy ciała, regularne badania PSA (antygen swoisty prostaty), monitorowanie nawrotu i konsultacje urologiczne. Warto też zwrócić uwagę na zdrowie układu sercowo-naczyniowego – pacjenci po ADT mają podwyższone ryzyko dyslipidemii. Informacje o tym, co jeść przy wysokim cholesterolu i co jeść przy miażdżycy, mogą być szczególnie istotne po terapii hormonalnej.
Dieta a terapia hormonalna (ADT) – co warto wiedzieć
Terapia hormonalna blokuje wytwarzanie testosteronu – hormonu napędzającego wzrost guza prosotworowych. Niestety skutki uboczne ADT są poważne i dotyczą metabolizmu całego organizmu. Odpowiednie żywienie i trening mogą istotnie zmniejszyć ich nasilenie.
Skutek uboczny ADT | Modyfikacja żywienia i stylu życia |
Sarkopenia (utrata masy mięśniowej) | Białko 1,2–1,5 g/kg masy ciała/dobę + trening oporowy 2–3×/tydz. |
Wapń 1000–1200 mg/dobę z produktów spożywczych + suplementacja witaminy D + witamina K2 (MK-7) | |
Insulinooporność / zespół metaboliczny | Nisko-glikemiczny model żywienia, ograniczenie cukru i wysoko przetworzonych węglowodanów |
Dyslipidemia (podwyższony cholesterol, trójglicerydy) | Kwasy EPA i DHA z ryb, błonnik rozpuszczalny, oliwa z oliwek, eliminacja tłuszczów trans |
Otyłość brzuszna | Umiarkowany deficyt kaloryczny 200–300 kcal/dobę + aktywność cardio 150 min/tydz. |
Uderzenia gorąca | Eliminacja alkoholu i kawy w nadmiarze; soja i fitoestrogeny – po konsultacji z onkologiem |
Obniżone libido i nastrój | Regularna aktywność fizyczna, kwasy EPA i DHA, żywienie przeciwzapalne; artykuł o naturalnch sposobach na |
Kwestię wpływu ADT na libido i samopoczucie omawia artykuł o tym, jak zwiększyć libido u mężczyzn – choć w tym kontekście podstawą jest przede wszystkim regularna aktywność fizyczna i żywienie przeciwzapalne.
W trakcie ADT szczególnie ważna jest insulinooporność jako jeden z mechanizmów prowadzących do zespołu metabolicznego. Kontrola glikemii poprzez żywienie o niskim indeksie glikemicznym jest tutaj kluczowa.

Kacheksja i deficyt żywieniowy przy raku prostaty
Kacheksja onkologiczna dotyka znaczną część pacjentów onkologicznych i pogarsza wyniki leczenia. Definiuje się ją jako niezamierzoną utratę >5% masy ciała w ciągu 6 miesięcy lub >10% w ciągu roku. Pacjenci z deficytem żywieniowym gorzej tolerują chemioterapię i radioterapię, mają wyższe ryzyko powikłań i dłużej rekonwalescują.
Jak zapobiegać wyniszczeniu organizmu:
- 5–6 małych posiłków dziennie zamiast 3 dużych
- Wzbogacanie potraw w kalorie i białko: łyżka oliwy do zupy, masło orzechowe do koktajlu, jajko do owsianki
- Doustne preparaty odżywcze (ONS – np. Nutridrink, Fortimel) przy znacznym deficycie energetycznym, dostępne na receptę
- Monitorowanie masy ciała co 1–2 tygodnie
Sygnały wymagające pilnej konsultacji: utrata >5% masy ciała, brak apetytu trwający >3 dni, niemożność spożywania normalnych posiłków, nasilone wymioty lub biegunki trwające >24 godziny.
Suplementacja – co warto rozważyć?
Każdą suplementację bezwzględnie konsultuj z onkologiem lub urolog prowadzącym. Suplementy mogą wchodzić w interakcje z lekami i terapiami onkologicznymi.
- Witamina D3: niedobór jest bardzo powszechny, suplementacja po zbadaniu poziomu 25(OH)D w surowicy. W trakcie ADT – szczególnie ważna (profilaktyka osteoporozy).
- Wapń: 1000–1200 mg/dobę z żywności i suplementacji przy ADT. Uwaga: nadmiar wapnia (>2000 mg/dobę) może nasilać szansę progresji – nie przekraczaj.
- Witamina K2 (MK-7): synergia z witaminą D w metabolizmie wapnia, profilaktyka kalcyfikacji naczyń przy długotrwałej suplementacji wapnia.
- EPA i DHA (kwasy wielonienasycone): wsparcie przeciwzapalne i kardioprotekcyjne. Szczególnie ważne przy ADT (ryzyko dyslipidemii).
- Selen: najlepiej ze źródeł pokarmowych (orzechy brazylijskie). Badanie SELECT nie potwierdziło ochronnego działania suplementacji selenu – nie suplementuj bez wskazań.
- Czego bezwzględnie unikać: witamina E w wysokich dawkach (badanie SELECT, JAMA 2011 – wzrost ryzyka), suplementy testosteronu i prekursorów hormonalnych (DHEA, androstendion), cudowne preparaty „na prostatę” bez badań klinicznych.
Mit czy fakt – popularne przekonania
Mit: Soja zawsze szkodzi na prostatę
Fakt: Aktualne metaanalizy wskazują, że umiarkowane spożycie tradycyjnych produktów sojowych (tofu, tempeh, edamame) jest neutralne lub potencjalnie korzystne. Suplementy z izoflawonami sojowymi w wysokich dawkach – tylko po konsultacji z onkologiem.
Mit: Witamina E i selen chronią przed rakiem prostaty
Fakt: Badanie SELECT (Klein i wsp., JAMA 2011) – jedno z największych randomizowanych badań prewencyjnych – wykazało, że suplementacja witaminą E zwiększa ryzyko raka prostaty, a selen nie wykazuje działania ochronnego.
Mit: Cukier „karmi” raka i jego eliminacja zatrzyma chorobę
Fakt: Nadmiar cukru sprzyja otyłości i stanowi zapalnemu – pośrednim czynnikom ryzyka. Komórki złośliwe nie „głodują” jednak na jadłospisie bezwęglowodanowym, bo mogą korzystać z innych substratów energetycznych. Eliminacja cukrów prostych jest wskazana, ale radykalna dieta ketogeniczna bez nadzoru medycznego nie ma udokumentowanej skuteczności w raku prostaty.
Mit: Sok z granatu zatrzymuje raka gruczołu krokowego
Fakt: Badania (Pantuck i wsp., UCLA) wykazały wpływ soku z granatu na spowolnienie wzrostu antygenu prostaty (PSA) u części pacjentów – to korzystny, udokumentowany efekt wspomagający. Jednak nie zastępuje leczenia i nie działa u wszystkich pacjentów.
Mit: Żywienie ketogeniczne leczy raka gruczołu krokowego
Fakt: Brak silnych dowodów klinicznych. Badania trwają. Żywienie ketogeniczne stosowana bez nadzoru lekarskiego i dietetyka niesie ryzyko niedożywienia, pogłębienia sarkopenii (szczególnie groźnej przy ADT) i niedoborów mikroskładników.

Przykładowy jadłospis – 1 dzień
Szacunkowa kaloryczność: 2 200–2 400 kcal, białko: 100–110 g, błonnik: 40–50 g.
Śniadanie (ok. 8:00)
- Owsianka z mlekiem migdałowym lub krowim (½ szklanki płatków owsianych, 250 ml mleka, łyżka siemienia lnianego mielonego)
- Garść borówek lub jagód
- 2 orzechy brazylijskie (porcja selenu na cały dzień)
- Zielona herbata
II śniadanie (ok. 11:00)
- Szklanka soku pomidorowego domowego
- Jabłko lub grejpfrut
- 2 orzechy włoskie
Obiad (ok. 13:00–14:00)
- Pieczony łosoś (150–180 g) z pieczonymi pomidorami i czosnkiem
- Kasza gryczana (50 g suchej wagi)
- Sałatka z jarmużu, granatu i awokado z dresingiem z oliwy extra virgin i soku z cytryny
Podwieczorek (ok. 16:00)
- Hummus z ciecierzycy (4–5 łyżek) z surowym brokułem, papryką i marchewką
- Kromka pieczywa żytniego razowego
Kolacja (ok. 19:00)
- Krem z brokułów z prażonymi pestkami dyni (cynk)
- Kromka pieczywa żytniego z pastą z awokado i łososiem wędzonym (50 g)
- Napar z melisy lub herbata ziołowa
Dlaczego ta kompozycja? Śniadanie – błonnik, lignany i selen w jednym posiłku. Obiad – kwasy EPA/DHA, karotenoidy i polifenole. Podwieczorek – białko roślinne i sulforafan z surowego brokuła. Kolacja – cynk, kwasy kwasów EPA i DHA i zdrowe tłuszcze.
Aktywność fizyczna i styl życia
Aktywność fizyczna jest jednym z najsilniejszych udokumentowanych czynników poprawiających rokowanie w raku prostaty. Badania Kenfielda (Harvard) i innych zespołów wykazały, że regularne ćwiczenia wiążą się z niższym ryzykiem zgonu swoistego dla raka prostaty.
- Trening oporowy 2–3× tygodniowo: kluczowy szczególnie w trakcie ADT – chroni przed sarkopenia i utratą gęstości kości. Praktyczne wskazówki i gotowe plany treningowe znajdziesz na naszej stronie.
- Cardio minimum 150 min/tydz.: marsz, nordic walking, pływanie, jazda na rowerze. Cardio wspomaga kontrolę masy ciała i poprawia parametry metaboliczne przy ADT.
- Utrzymanie prawidłowej masy ciała (BMI 18,5–24,9): otyłość brzuszna jest niezależnym czynnikiem nasilającym progresję. Sprawdź swoje kalkulator kalorii, aby zaplanować odpowiednie deficyt kaloryczny.
- Absolutne rzucenie palenia – palenie zwiększa szansę progresji i powikłań leczenia.
- Higiena snu – 7–9 godzin, zredukowany wieczorny kortyzol wspiera układ odpornościowy i regulację stanu zapalnego.
Kiedy potrzebna jest konsultacja z onkodietetykiem?
Konsultacja z dietetykiem klinicznym jest szczególnie wskazana w następujących sytuacjach:
- Świeża diagnoza raka gruczołu krokowego – stworzenie kompleksowego planu żywienia dopasowanego do etapu i planowanego leczenia
- Niezamierzona utrata masy ciała >5% w ciągu ostatnich 3–6 miesięcy
- Problemy z odżywianiem: brak apetytu, nudności, zaburzenia smaku, biegunka po radioterapii
- Przed prostatektomią – prehabilitacja żywieniowa (2–4 tygodnie przed zabiegiem)
- Rozpoczęcie lub trwanie terapii hormonalnej (ADT) – wysokie ryzyko powikłań metabolicznych
- Współistnienie cukrzycy, nadciśnienia, dyslipidemii lub chorób nerek
- Remisja – planowanie żywienia w profilaktyce wtórnej
Sprawdź naszą dietę online – jeśli szukasz indywidualnego planu żywienia dopasowanego do etapu leczenia tej chorobyrostaty i towarzyszących schorzeń, nasz zespół dietetyków klinicznych może Ci pomóc.

Komentarz dietetyka
💬 Komentarz eksperta W mojej praktyce regularnie spotykam mężczyzn, którzy przychodzą do mnie tuż po diagnozie prosotworu prostaty lub – co zdarza się coraz częściej – są prowadzeni przez rodzinę: żonę lub córkę, które biorą sprawy diety w swoje ręce. Pierwszy komunikat, który zawsze przekazuję: dieta naprawdę ma znaczenie, ale nie „zamiast leczenia” – obok niego. Najczęstszy błąd, jaki widzę, to wchodzenie w radykalne diety alternatywne (głodówki, diety sokowe, Gerson) właśnie w momencie, gdy organizm potrzebuje siły do zniesienia chemioterapii lub radioterapii. Efektem jest niedożywienie, które niszczy tolerancję leczenia. Drugi błąd – bagatelizowanie wpływu terapii hormonalnej na metabolizm. ADT potrafi w ciągu roku zamienić szczupłego mężczyznę w osobę z otyłością brzuszną, sarkopenia i insulinoopornością – i żaden lek temu sam w sobie nie zapobiegnie. Dieta śródziemnomorska z wyższym udziałem białka i trening oporowy potrafią zrobić tu ogromną różnicę. U moich podopiecznych stosujących ten model przez minimum 6 miesięcy ADT widzę wyraźnie lepszą tolerancję leczenia, mniej uderzeń gorąca i stabilniejszą masę mięśniową.
Leszek Racut, dietetyk kliniczny z 10-letnim doświadczeniem, współzałożyciel Dietetyki #NieNaŻarty
⚠️ Przypomnienie: Powyższe zalecenia mają charakter informacyjny. Każda zmiana sposobu żywienia podczas leczenia onkologicznego wymaga konsultacji z lekarzem prowadzącym i dietetykiem klinicznym.
Podsumowanie
Sposób żywienia przy raku prostaty to nie temat marginalny – ma udokumentowany wpływ na progresję choroby, tolerancję leczenia i jakość życia. Złotym standardem jest model śródziemnomorski bogaty w przetworzone pomidory, tłuste ryby morskie, warzywa kapustne, owoce jagodowe, orzechy i pełnoziarniste produkty zbożowe. Należy ograniczyć lub wyeliminować czerwone i przetworzone mięso, alkohol, pełnotłusty nabiał w nadmiarze i żywność wysoko przetworzoną. Zalecenia różnią się w zależności od etapu leczenia – szczególnego dostosowania wymagają faza radioterapii, okres po prostatektomii i terapia hormonalna ADT. Jeśli chcesz otrzymać indywidualny plan żywienia uwzględniający Twój etap leczenia i współistniejące schorzenia – skontaktuj się z naszym zespołem przez dietę online.

Najczęściej zadawane pytania i odpowiedzi
Produkty do ograniczenia i wyeliminowania
Należy unikać lub istotnie ograniczyć: przetworzone mięso (WHO – karcynogen grupy 1), czerwone mięso, alkohol, pełnotłusty nabiał w nadmiarze, żywność wysoko przetworzoną, cukier i słodycze przemysłowe oraz suplementy witaminy E i testosteronu bez wskazań lekarskich.
Czy soja szkodzi przy raku prostaty?
Umiarkowane spożycie tradycyjnych produktów sojowych (tofu, tempeh, edamame) jest według aktualnych metaanaliz neutralne lub potencjalnie korzystne. Suplementy izoflawonów sojowych w wysokich dawkach – tylko po konsultacji z onkologiem.
Czy pomidory pomagają przy raku prostaty?
Tak – przetworzone pomidory i ich przetwory to najcenniejsze źródło tego karotenoidowego barwnika, karotenoidów o udokumentowanym działaniu antyoksydacyjnym i potencjalnie przeciwzapalnym i ochronnymwotworowym. Biodostępność likopenu jest wyższa z gotowanych pomidorów (sos, koncentrat, passata) niż z surowych.
Co jeść w trakcie terapii hormonalnej (ADT)?
W trakcie ADT szczególnie ważne jest żywienie wysokobiałkowe (1,2–1,5 g białka/kg masy ciała) zapobiegająca utracie mięśni, suplementacja witaminy D i wapnia (profilaktyka osteoporozy), kontrola spożycia węglowodanów prostych (ryzyko insulinooporności) i regularna aktywność fizyczna, w tym trening oporowy.
Czy alkohol można pić przy raku prostaty?
Nie – alkohol jest czynnikiem zagrożenia raka prostaty, zwiększa toksyczność leczenia i nasila uderzenia gorąca w trakcie ADT. Zaleca się całkowitą eliminację lub ograniczenie do absolutnego minimum.
Czy suplementy witaminy E chronią przed rakiem prostaty?
Nie. Badanie SELECT (Klein i wsp., JAMA 2011) – jedno z największych randomizowanych badań prewencyjnych w historii – wykazało, że suplementacja witaminą E zwiększa ryzyko zachorowania na raka prostaty. Nie należy jej suplementować bez wyraźnych wskazań lekarskich.
Bibliografia i źródła naukowe
[1] Kenfield SA et al., Mediterranean Diet and Prostate Cancer Risk and Mortality in the Health Professionals Follow-up Study. European Urology, 2014.
[2] Klein EA et al., Vitamin E and the Risk of Prostate Cancer: The Selenium and Vitamin E Cancer Prevention Trial (SELECT). JAMA, 2011.
[3] Pantuck AJ et al., Phase II Study of Pomegranate Juice for Men with Rising PSA Following Surgery or Radiation for Prostate Cancer. Clinical Cancer Research, 2006.
[4] Aune D et al., Dairy products, calcium, and prostate cancer risk: a systematic review and meta-analysis of cohort studies. American Journal of Clinical Nutrition, 2015.
[5] World Cancer Research Fund/American Institute for Cancer Research. Prostate cancer. Diet, Nutrition, Physical Activity and Cancer: a Global Perspective. 2018.
[6] Castelló A et al., Adherence to the Western, Prudent and Mediterranean dietary patterns and prostate cancer risk: MCC-Spain study. European Journal of Cancer, 2020.
[7] European Association of Urology (EAU). Guidelines on Prostate Cancer. 2024.
[8] Arends J et al., ESPEN guidelines on nutrition in cancer patients. Clinical Nutrition, 2017.

